2026年6月改定、SAS診療は「減点」だけで見ると見誤ります
こんにちは、担当Oです。
今回の診療報酬改定について、先生方からいちばん多くいただくのが、「CPAPって結局マイナスなんですか?」というご質問です。
たしかに、在宅持続陽圧呼吸療法指導管理料は現行250点から240点へ、10点の減額が示されており、ここだけ見ると“厳しくなった”で終わってしまいます。ですが、今回の改定は「点数だけ」で判断すると、本質を見誤りやすい内容でもあります。
本記事では、今回の改定を「減点対応」で終わらせず、どんな診療体制であれば影響を抑え、逆に活かせるのかを、実務目線で整理します。
今回の改定の大きなポイントは、単純な点数の増減ではなく、「どんな管理体制を持っているか」で評価が分かれることです。従来通りのやり方を続けるだけだと減収になりやすい一方、遠隔モニタリングや継続支援の体制を整えている医療機関では、新設された加算によって収益構造への影響を緩和もしくは影響を抑え、設計次第では従来水準を維持できる可能性があります。
内科系医療機関全体でみても、「機能強化加算」「外来管理加算」「処方箋料」の一部廃止や減額などのマイナス改定があるなか、SAS診療をどう位置づけるかは、これまで以上に経営インパクトの大きいテーマです。
ここまでの要点(先に知りたい方向け)
・CPAP指導管理料は240点に減点
・ただし、充実管理体制加算(15点)で実質255点とプラスも可能
・評価の分かれ目は「導入数」ではなく「継続管理の体制」
・今後はCPAP管理単体ではなく、検査導線を含めた設計が重要
【2026年診療報酬改定】知らないと損するSAS診療・CPAP管理の変更点と施設基準まとめ(ウェビナー)】
https://youtu.be/y7OfmlnPFaw
CPAP管理は「240点」に下がる。ただし評価がプラスに転じる設計も可能です
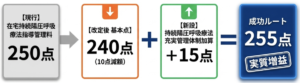
まず整理しておきたいのが、在宅持続陽圧呼吸療法指導管理料です。現行250点が、改定後は240点になります。ここまでは多くの先生がすでにご存じかと思います。
ですが今回、新たに充実管理体制加算15点が新設されました。つまり、必要な体制を整え、要件を満たせば、240点に15点が加算され、結果として255点の算定が可能となります。数字だけ見れば、単なるマイナス改定ではなく、体制整備の有無によって評価が分かれる改定と捉えることができます。
ここで重要なのは、加算が“名目上”だけではなく、実際に体制として取れる運用になっているかです。厚生労働省および中医協の公表資料では、使用時間などをモニタリング可能な体制を有し、実施している場合に加算可能とされています。
(詳細要件や運用上の注意点については、弊社ウェビナーでも解説しています。※任意視聴)
【2026年診療報酬改定】知らないと損するSAS診療・CPAP管理の変更点と施設基準まとめ
言い換えると、患者さんにCPAPを導入しただけでは足りず、継続的に使用状況を把握し、支援できる体制が求められるということです。
これまで対面中心で回してきた医療機関ほど、今後は「見えている管理」から「追えている管理」への切り替えがポイントになります。

指導管理料+充実管理体制加算は、実務上の「運用設計」に左右される改定
加算の条件として示されているのは、単なる機器導入ではありません。発表資料上は、
指導管理料
・モニタリング可能なCPAPを利用し、受診した月の前月から過去3か月の平均使用時間1時間以上
充実管理体制加算
・モニタリング可能なCPAPを利用し、全体CPAP患者の40%以上が直近3ヶ月で1日4時間以上かつ月20日以上の治療継続
が要件となります。これは、これまでの「導入件数」を見るだけでは対応しにくい部分となります。
現場感のある言い方をすると、今後は「CPAPを始めてもらう」だけでは足りず、続けてもらうための導線、説明、フォロー、データ確認の仕組みまで含めて診療体制として評価される時代に入った、ということです。
私は算定まわりのご相談を受ける立場として、ここは運用設計上の重要な変更点だと見ています。たとえば、導入時の説明が曖昧だったり、装着初期のつまずきに対応できなかったり、データ確認が月末にまとめてになっていたりすると、運用負荷だけ増えて、加算要件に届きにくくなり、結果として指導管理料240点+充実管理体制加算15点の双方を失うことになります。
終夜睡眠ポリグラフィー(PSG)も見直し。検査導線の考え方が変わります
もう一つ、見逃せないのが終夜睡眠ポリグラフィーの見直しです。
今回の資料では、従来の「終夜睡眠ポリグラフィー3(ロ)」が変更され、「保険医療機関内で又は訪問して実施するもの」3,570点として整理され、新たに3(ハ)「その他のもの」2,000点が新設されています。つまり、これにより、院内実施・訪問・外部連携のいずれを選ぶかで、点数とオペレーションの考え方が明確に分かれる形になりました。

この検査に関する変更はCPAPの話と切り離して考えず、一つの流れとして捉えることが重要です。なぜならCPAP治療適応に数値も変更されたからです。
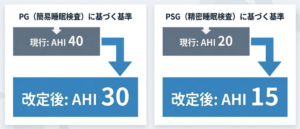
これまでの簡易検査でAHI40以上だった適応数値が30へ引き下がり、精密検査でAHI20以上だった適応数値は15へと引き下がりました。これは、クリニックなどの外来での拾い上げ、簡易検査、必要に応じた精密検査、そしてCPAP継続管理までが一本の流れとしてよりしやすくなるサインでもあります。
今回の改定で、CPAP管理だけをしていた医療機関はそのまま継続するのではなく、どのように患者を拾い上げるか、つまり検査導線自体を見直すことをおすすめします。PSG区分の整理を踏まえて、院内の役割と体制、外部業者と何をどのように連携するのか、そして、それによってどこで収益とオペレーションのバランスを取るのかを改めて見直す必要があると思います。
これは「重症例だけを診る」診療から、「外来で拾い上げ、継続管理する」診療へと、SAS診療の主戦場がよりクリニック側に寄ってきたことを示しています。
いま、内科クリニックがSAS診療を見直す意味
今回の改定をSAS単体の話で終わらせないほうがいい理由は、内科クリニックの経営環境そのものが変わっているからです。物価高や人件費上昇、事務負担の増加、基本報酬の見直しによって、従来型の外来モデルだけでは利益を維持しにくい構造になりつつあります。
そのなかでSAS診療は、生活習慣病の患者さんと親和性が高く、CPAPによる継続管理というストック型の診療収益につながる特性があります。
高血圧、糖尿病、脂質異常症、肥満などの疾患や日中の眠気、いびき、頭痛、夜間頻尿、うつ傾向。
こうしたキーワードに日常診療で触れている先生は多いはずです。
つまり、SAS診療はゼロから全く新しい患者層を集める話というより、すでに診ている患者さんの中にある未対応ニーズを拾い上げる話です。
ここが私は診療設計上重要なポイントだと考えています。新患頼みの施策は波がありますが、既存外来の中に導線を作れる診療テーマは非常に強く、今回の改定は、そのSAS診療を“きちんと設計した医療機関が報われる形”へ少しずつ寄せてきた印象があります。
実務で最初に確認したい3つのポイント
ここまで制度の話をしてきましたが、実際に先生方が最初に確認すべきことはシンプルです。
一つ目は、モニタリング体制が実際に回るかです。
「見られる仕組みがある」だけでなく、「誰が、いつ、どう確認するか」が決まっているかを見直す必要があります。
二つ目は、継続率を落とさない導入初期支援があるかです。
1日4時間・月20日という基準は、患者さんの使い始めのつまずきを放置すると一気に難しくなります。導入説明、初期フォロー、困りごと対応をどこまで標準化できているかが大切です。
三つ目は、検査から治療までの流れが分断していないかです。
簡易検査、PSG、CPAP導入、継続管理が別々に動いていると、患者さんにもスタッフにも負荷がかかります。改定対応を機に、SAS診療を「単発の検査」ではなく「継続的な診療ライン」として見直す視点が重要です。
今回の改定は、準備したクリニックほど活かしやすい
私自身は、今回の診療報酬改定を“厳しい”だけで済ませる必要はないと思っています。もちろん、基本点数の減額や事務負担の増加だけを見れば、楽な改定ではないかもしれません。
ただ、SAS診療をすでに行っている、あるいはこれから強化したい医療機関にとっては、運用体制の差が結果に影響しやすい改定といえます。
逆に言えば、6月になってから慌てて準備するのでは少し遅いかもしれません。
モニタリング、継続率、検査導線、説明体制。こうした要素は、一つひとつは地味でも、積み上がると大きな差になります。
先生方のクリニックで今あるSAS診療の流れを、一度“算定”と“運用”の両面から見直してみる。そのタイミングとして、今回の改定は非常に分かりやすい節目だと思います。
最後に
なお、今回ご紹介した内容は、2026年3月16日時点の厚生労働省および中医協の公表資料をもとに整理したものです。実際の算定にあたっては、告示・通知・疑義解釈など最新情報の確認が前提になります。
そのうえで、今回の改定は、SAS診療を行う医療機関にとって「減点対応」ではなく、診療体制そのものを整えてプラスに変化させる機会として捉える価値があると思います。
2026年6月改定を見据えて、
「自院のSAS診療体制で、どこを見直すべきか整理したい」
「充実管理体制加算が現実的に算定できるか知りたい」
と感じられた医療機関様は、ぜひ一度ご相談ください。
検査から継続管理まで、弊社のDXサービスを活用することで、モニタリング・継続率管理・運用負荷の整理を一体的に行うことが可能です。
まずは現状の診療フローを整理するところからお手伝いします。
この記事をSHAREする




